IV - Tecido conjuntivo
Clique nos reângulos que aparecerem a seguir:
Tecido Conjuntivo
Matriz extracelular
A matriz extracelular é o principal constituinte dos tecidos conjuntivos.
Ela consiste em diferentes combinações de proteínas fibrosas e de substância fundamental.
Substâncias fundamentais
São materiais hidratados, amorfos, compostos por glicosaminoglicanos, proteoglicanos e glicoproteínas formando longos polímeros não-ramificados.
Além disso, existem macromoléculas responsáveis pela adesão de vários componentes da matriz extracelular.
As glicoproteínas de adesão são de vários tipos.
Algumas localizam-se preferencialmente na lâmina basal, como a lâmina, ou na cartilagem e osso, como a condroitina e a osteonectina, respectivamente.
Ainda outras geralmente estão dispersas por toda a matriz extracelular, tais como a fibronectina.
A substância fundamental é um complexo viscoso e altamente hidrofílico de macromoléculas aniônicas (glicosaminoglicanos e proteoglicanos) e glicoproteínas multiadesivas (laminina, fibronectina, e outras) que se ligam a proteínas receptoras (integrinas) presentes na superfície de células bem como a outros componentes da matriz, fornecendo, força tênsil e rigidez à matriz.
Proteínas fibrosas
As fibras são o componente mais importante dos tendões e ligamentos, aponeuroses, cápsulas e órgãos, e membranas que envolvem o sistema nervoso central (meningues).
As fibras também formam o componente mais resistente do estroma (tecido de sustentação) dos órgãos.
Os três tipos principais são as fibras colágenas, reticulares e elásticas que se distribuem desigualmente entre as variedades de tecido conjuntivo.
Estas se distribuem em dois sistemas: colágeno e elástico.
Colágeno
Inclui as fibras colágenas e as reticulares, pois são constituídas por proteínas da família dos colágenos.
As fibras de colágeno são inelásticas e possuem grande resistência à tração.
Elas estão presentes na pele, nos ossos, nas cartilagens, músculo liso e lâminas basais.
São conhecidos pelo menos 15 tipos diferentes de fibras de colágeno que variam nas sequências de aminoácidos de suas cadeias.
Os aminoácidos mais comuns do colágeno são glicina, prolina, hidroxiprolina e hidroxilisina.
Elástico
As fibras do sistema elástico, por sua vez, apresentam características funcionais variáveis, podendo oferecer resistência ou elasticidade aos tecidos.
O principal componente das fibras elásticas é a glicoproteína estrutural elastina que é resistente a diversas enzimas, mas pode ser digerida pela elastase secretada pelo pâncreas.
Estas fibras são altamente elásticas e podem ser distendidas até 150% de seu comprimento em repouso, sem se romperem.
Sua elasticidade é causada pela proteína elastina, e sua estabilidade é causada pela presença de microfibrilas.
A elastina é um material amorfo cujos principais aminoácidos que a compõem são a glicina e a prolina.
Além disso, a elastina é rica em lisina, o aminoácido responsável pela formação dos resíduos de desmosina, altamente deformáveis que dão um alto grau de elasticidade a estas fibras.
Células
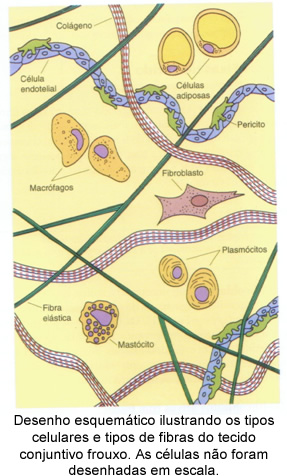
Algumas células do tecido conjuntivo originam-se localmente, enquanto outras, como os leucócitos, vêm de outros locais e são habitantes temporários desse tecido.
As células do tecido conjuntivo são as seguintes: fibroblastos, macrófagos, mastócitos, plasmócitos, célula adiposa e leucócitos (glóbulos brancos).
Fibroblastos
Há dois tipos extremos de fibroplastos, separados por tipos intermediários. A célula, em intensa atividade sintética, tem morfologia diferente do fibroblasto que já sintetizou muito e que se situa entre as fibras por ele fabricadas. Geralmente, a célula mais ativa é designada de fibroblasto e a quiescente é conhecida como fibrócito.
Fibroblasto
O fibroblasto tem prolongamentos citoplasmáticos irregulares; seu núcleo é claro, grande, de forma ovóide, com cromatina fina e nucléolo evidente. O citoplasma é rico em retículo endoplasmático rugoso e o Aparelho de Golgi é bem desenvolvido.
Os fibroblastos sintetizam as fibras colágenas, reticulares e elásticas (elastina), e as glicoproteínas e proteoglicanas da matriz extracelular. No tecido conjuntivo do adulto os fibroblastos não se dividem com frequência, entrando em mitose, apenas quando ocorre uma solicitação, como, por exemplo, nas lesões do tecido conjuntivo.
Fibrócito
O fibrócito é uma célula menor, fusiforme e com menor número de prolongamentos do que o fibroblasto.
Tem núcleo menor, alongado e mais escuro, apresentando citoplasma acidófilo.
O fibrócito possui uma deficiência em retículo endoplasmático rugoso e em Aparelho de Golgi.
Macrófagos
O macrófago é uma célula muito ativa na movimentação amebóide, com grande capacidade de fagocitose, morfologia variável conforme seu estado funcional e sua localização, núcleo ovóide ou em forma de rim, com cromatina condensada.
A microscopia eletrônica mostra que a superfície dos macrófagos é muito irregular, apresentando saliências e reentrâncias.
O citoplasma contém muitos lisossomos que derramam suas enzimas nos vacúolos que contêm material englobado, formando-se, assim, fagossomos, onde se processa a digestão do material fagocitado.
A capacidade fagocitária dos macrófagos facilita sua identificação.
Os macrófagos atuam como elementos de defesa. Fagocitam restos de células, material extracelular alterado, células cancerosas, bactérias e partículas inertes que penetrem no organismo, e secretam diversas substâncias que têm papel importante nos processos imunitários de defesa.
Quando estimulados, por exemplo, pela injeção de substâncias estranhas, ou infecções, os macrófagos passam por modificações morfológicas e metabólicas, sendo chamados macrófagos ativados.
Estas células têm maior atividade fagocitária, maior capacidade de matar microrganismos e de digerir partículas estranhas, produção de lisossomos aumentada, e secretam diversas substâncias que participam do processo defensivo, atraindo leucócitos e estimulando a atividade de outras células.
Os macrófagos têm papel importante na remoção de restos de células e de elementos extracelulares. Por exemplo, durante a gravidez o útero aumenta de tamanho e sua parede se torna mais espessa.
Imediatamente após o parto, esse órgão sofre uma involução, havendo destruição de parte dos seus tecidos, processo do qual participam os macrófagos.
Quando encontram corpos estranhos de grandes dimensões, os macrófagos fundem-se uns aos outros, constituindo células muito grandes, com 100 ou mais núcleos: as células gigantes multinucleadas.
Os macrófagos são originados dos monócitos, células do sangue que atravessam a parede das vênulas e capilares, penetrando no tecido conjuntivo, onde adquirem o aspecto morfológico do macrófago.
Portanto, o monócito e o macrófago são a mesma célula, em diferentes fases de maturação. Por sua vez, o monócito se origina na medula óssea.
Mastócitos
O mastócito é uma célula globosa, grande e com citoplasma carregado de grânulos basófilos que se coram intensamente.
O núcleo do mastócito é esférico e central, mas frequentemente não pode ser visto, por estar coberto pelos grânulos citoplasmáticos.
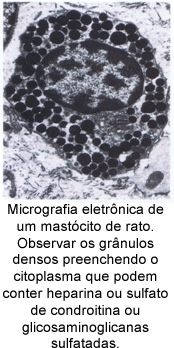
A superfície dos mastócitos contém receptores específicos para a imunoglobina E (IgE), produzida pelos plasmócitos.
A maior parte das moléculas de IgE fixa-se na superfície dos mastócitos.
A liberação dos mediadores químicos armazenados nos mastócitos promove as reações alérgicas denominadas reações de sensibilidade imediata, porque têm lugar poucos minutos após a penetração do antígeno em indivíduo sensibilizado previamente ao mesmo antígeno ou a antígeno muito semelhante.
Um exemplo é o choque anafilático, que pode ser fatal.
Por exemplo, pode ocorrer choque anafilático na pessoa que recebe injeção de um medicamento que é antigênico, certo tempo depois de ter tomado uma ou várias injeções do mesmo medicamento ou exposição à alérgenos (substâncias que causam alergia).
Plasmócitos
Os plasmócitos são pouco numerosos no conjuntivo normal, exceto nos locais sujeitos à penetração de bactérias e proteínas estranhas, como na mucosa intestinal, mas aparecem em grande quantidade nas inflamações crônicas (onde predominam plasmócitos, linfócitos e macrófagos).

Os plasmócitos sintetizam e secretam anticorpos, proteínas específicas também denominadas imunoglobulinas, fabricadas em resposta à penetração de moléculas estranhas que recebem o nome de antígeno.
O tecido conjuntivo integra o sistema imunitário de defesa contra proteínas estranhas presentes nas bactérias, vírus, células tumorais, etc.
Diversos mecanismos de defesa dependem das células e dos elementos intercelulares do conjuntivo.
Esse tecido contém células fagocitárias (macrófagos) e células produtoras de anticorpos (plasmócitos).
O material extracelular, um gel viscoso, representa uma barreira à penetração das bactérias e partículas inertes.
O tecido conjuntivo participa da inflamação que é uma reação defensiva, celular e vascular, contra elementos estranhos que penetram no conjuntivo.
Na maioria das vezes, a inflamação é uma reação a bactérias patogênicas ou a substâncias químicas irritantes.
Célula adiposa
É uma célula especializada no armazenamento de energia, sob a forma de triglicerídeos (gorduras neutras).
Leucócitos
Os leucócitos ou glóbulos brancos são constituintes normais dos tecidos conjuntivos, vindos do sangue por migração (diapedese) através da parede de capilares e vênulas.
A diapedese aumenta muito durante as invasões locais de microrganismos, uma vez que os leucócitos são células especializadas na defesa contra microrganismos agressores. A inflamação é uma reação celular e vascular contra substâncias estranhas, na maioria dos casos bactérias patogênicas ou substâncias irritantes. Os sinais clássicos da inflamação são vermelhidão, inchaço, calor e dor.
Na inflamação, os leucócitos passam em grande quantidade do sangue para o conjuntivo atravessando, por movimento amebóide, a parede das vênulas e capilares, atraídos por diversas substâncias (mediadores químicos) que se formam na inflamação. Na inflamação aguda predominam os neutrófilos, mas na inflamação crônica, as células predominantes são os linfócitos, plasmócitos e macrófagos. As células que se acumulam na área inflamada fagocitam microrganismos, restos de células e fibras alteradas pela inflamação e produzem anticorpos contra os microrganismos invasores. Quando as bactérias não são destruídas, o conjuntivo em volta forma um espessamento fibroso que tende a circunscrever a inflamação.




